To już dziesiąte, jubileuszowe wydanie przygotowywanego przy okazji Światowego Tygodnia Kontynencji (World Continence Week, WCW) raportu „Pacjent z NTM w systemie opieki zdrowotnej”. Tegoroczna edycja opisuje między innymi kilka przełomowych wydarzeń, które mają lub wkrótce będą miały istotny wpływ na sytuację polskich pacjentów zmagających się z nietrzymaniem moczu.
Jak co roku, raport powstał w oparciu o dostępne dane i doniesienia z ostatnich 12 miesięcy. Jednak po raz pierwszy w historii na jego kluczowe wnioski tak wielki wpływ miały okoliczności pozamerytoryczne – czyli pandemia SARS-CoV-2.
Oszczędności, które nie cieszą…
Trudno nie zwrócić uwagi na wyraźnie zauważalny spadek liczby wizyt w poradniach urologicznych i ginekologiczno-położniczych, co w sposób bezpośredni wynikało po pierwsze z nałożonych obostrzeń, a po drugie z obawy pacjentów dotyczącej pojawiania się w gabinetach lekarskich. Wg znawców rynku, konsekwencją tego będzie prawdopodobnie tzw. dług zdrowotny, z którym system ochrony zdrowia będzie musiał mierzyć się w kolejnych latach. Znacząco mniejsza liczba wizyt w poradniach przełożyła się w sposób bezpośredni na wydatki płatnika na refundację porad ambulatoryjnych związanych z NTM, które u poszczególnych specjalistów wyniosły odpowiednio:
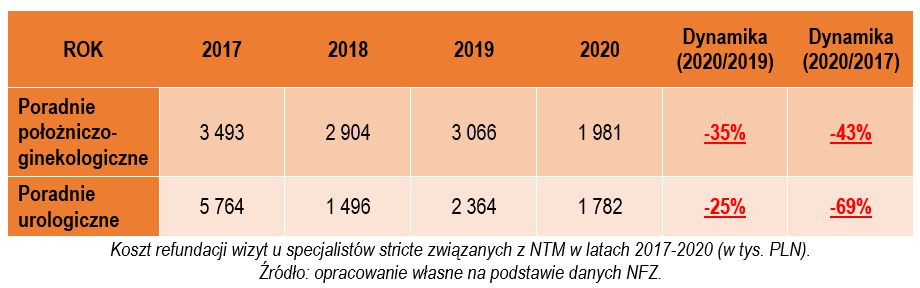
– Jeśli w ostatnich latach kwota wydatków NFZ na wizyty u ginekologów spada o 43 procent a u urologów o prawie 70 procent, to jest to bardzo niebezpieczny trend – komentuje dane z raportu Anna Sarbak, prezes Zarządu Głównego Stowarzyszenia „UroConti”. – Nie oznacza to bowiem w żaden sposób, że pacjenci nagle przestali chorować, tylko, że z różnych powodów nie pojawili się w poradniach finansowanych ze środków publicznych. Jednym z nich jest na pewno COVID, ale trzeba zauważyć, że ta przerażająca dynamika nie dotyczy tylko ostatniego roku, ale i lat wcześniejszych, czyli okresu sprzed pandemii. Spadek liczby wizyt lekarskich w ramach NFZ jest tym bardziej niepokojący, że dotyczy między innymi pacjentów z nowotworami urologicznymi, których także zrzesza nasze Stowarzyszenie. Wg ekspertów medycznych w tym roku w poradniach pojawi się o 20 procent pacjentów więcej niż w roku ubiegłym. Co gorsze, trafią oni do lekarzy w dużo bardziej zaawansowanych stadiach. A jeszcze gorsze jest to, że w związku z zapowiadanymi ograniczeniami w dostępie do refundacji, ci lekarze nie będą im mogli zaproponować pełnego wachlarza terapii, którymi dysponuje współczesna medycyna!
20 lat oczekiwania na zmiany limitów
Nikt nie ma wątpliwości, że środki chłonne (wkłady urologiczne, pieluchy anatomiczne, majtki chłonne oraz pieluchomajtki) powinny być dostępne dla pacjentów od samego początku wystąpienia problemu z utrzymaniem moczu. Niestety, jak podaje portal cafesenior.pl, który w maju 2021 roku przeprowadził wśród swoich czytelników ankietę na temat środków absorpcyjnych, zaledwie 16 procent badanych korzysta w tym zakresie z dofinansowania Narodowego Funduszu Zdrowia, a aż 84 procent w całości samodzielnie pokrywa koszty tych środków. Nic dziwnego, skoro limity na nie pozostawały niezmienne przez ponad 20 lat. W tym samym okresie wydatki na pozostałe wyroby medyczne rosły zdecydowanie szybciej, aczkolwiek pandemia COVID-19 odwróciła ten trend.
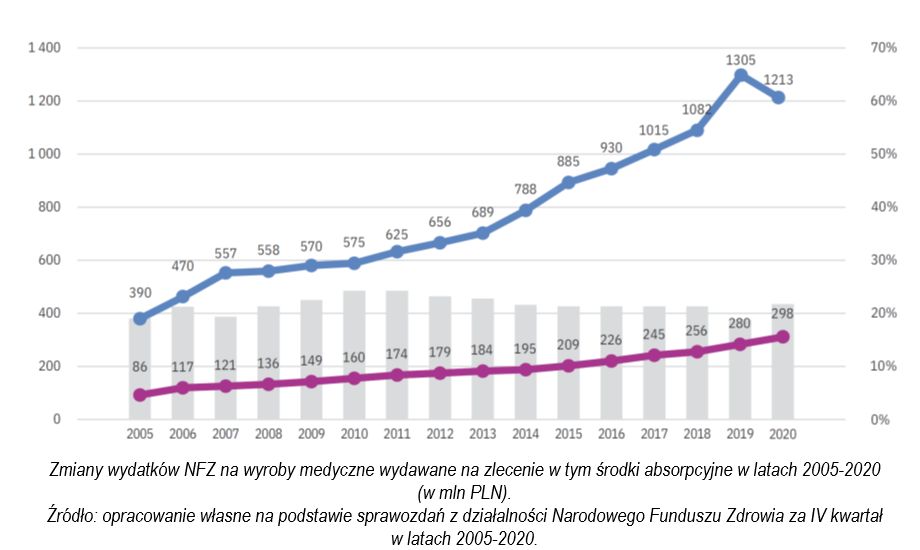
– Przez wiele lat dynamicznie i sukcesywnie rosły na przykład wydatki na wyroby stomijne, co było efektem wzrostu liczby zabiegów onkologicznych prowadzących do wyłonienia stomii – mówi dr Mariusz Blewniewski, lekarz urolog, jeden z konsultantów naukowych raportu „Pacjent z NTM w systemie opieki zdrowotnej 2021”. – Dopiero pandemia brutalnie zahamowała ten wzrost i kiedy przekształcono szpitale specjalistyczne w oddziały covidowe i ograniczono liczbę zabiegów ratujących przecież życie, to zamiast wyłonić stomię u tych pacjentów, po prostu ich pochowaliśmy…
– Pacjenci z NTM na szczęście nie umierają w związku z ograniczeniem liczby zabiegów, ale cierpią tak samo i czują się głęboko dyskryminowani – dodaje Elżbieta Żukowska, sekretarz Zarządu Głównego „UroConti”. – A o tym, że mają do tego powody świadczą dane z raportu, z których jasno wynika, że wydatki na wyroby medyczne rosną zdecydowanie szybciej niż na środki absorpcyjne. Też byśmy chcieli, by tak jak w przypadku pacjentów ze stomią, wraz ze wzrostem limitów na refundację wyrobów chłonnych, mieć zamiennie dostęp do finansowania preparatów specjalistycznych do higieny i pielęgnacji. Co z tego skoro nadal nie możemy doczekać się wzrostu limitów cenowych na podstawowe produkty.
U osób zmagających się z nietrzymaniem moczu i/lub kału niezwykle ważne jest bowiem utrzymanie odpowiedniej higieny skóry, dzięki zastosowaniu preparatów myjąco-pielęgnujących, zapewniających skuteczne oczyszczenie oraz natychmiastowe i długotrwałe nawilżenie skóry, co redukuje ryzyko otarcia i podrażnienia. Wg Elżbiety Żukowskiej częstym problemem osób dotkniętych inkontynencją okazuje się utrzymanie dobrej kondycji skóry narażonej na drażniące działanie moczu i/lub kału. Zdrowiu skóry nie sprzyjają również, obserwowane wraz z wiekiem pacjentów, spowolnione procesy regeneracji naskórka i potęgująca się wrażliwość powłok skórnych.
Leczenie farmakologiczne ciągle bez refundacji
Odkąd na rynku farmaceutycznym pojawiły się zamienniki zawierające solifenacynę, przeznaczone dla chorych z zespołem pęcherza nadreaktywnego (OAB), w systemie opieki zdrowotnej doszło do znacznej obniżki cen i oszczędności, które wg pacjentów z „UroConti” powinny zostać przeznaczyć na inne leki w tym obszarze terapeutycznym.
– Podczas spotkania w Ministerstwie Zdrowia powiedziałam ministrowi Miłkowskiemu, że tylko w 2020 roku zaoszczędził na terapii w I linii leczenia NTM i OAB około 40 procent budżetu z poprzedniego roku i te pieniądze z powodzeniem mógłby wydać na finansowanie II linii leczenia na którą czekamy już 7 lat. Polska jest jedynym krajem w Unii Europejskiej, który znajduje się w takiej sytuacji i nie jestem w stanie zrozumieć dlaczego Minister Zdrowia ciągle blokuje tę decyzję. – mówi Magdalena Kolecka, prezes oddziału mazowieckiego „UroConti” i podkreśla, że Stowarzyszenie już rok temu, w sierpniu 2020 roku dostało pismo od producenta jedynego leku w tym wskazaniu z informacją, że zaoferował on Polsce najlepsze warunki cenowe w Europie.
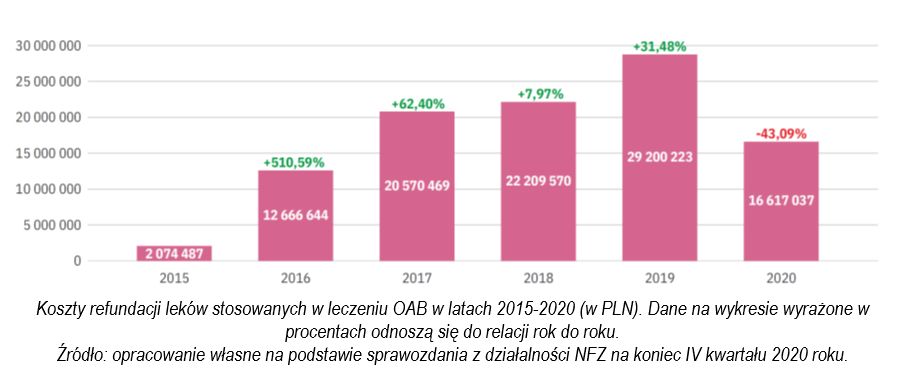
„UroConti” zwraca też uwagę, że wśród populacji cierpiącej na OAB i związane z tym nietrzymanie moczu, jest wiele osób w wieku produkcyjnym, dla których brak leczenia to obniżenie efektywności pracy i utrata zdolności zarobkowych, a dla budżetu państwa zwiększone koszty zwolnień lekarskich czy rent. Z danych szacunkowych zebranych z ZUS i GUS, zaprezentowanych w raporcie wynika, iż koszty z tytułu utraty produktywności w roku 2019 (najnowsze dostępne dane) w wyniku NTM wyniosły 1,46 mld zł i były o 1,03 procent wyższe w porównaniu do 2018 roku i o 11,4 procent wyższe niż w roku 2015.
Wnioski i rekomendacje
Opieka zdrowotna w Polsce od wielu lat boryka się z szeregiem wad organizacyjnych, w tym funkcjonowaniem systemu refundacyjnego w zakresie leczenia i utrzymania higieny pacjentów z NTM. Odnotowując szereg korzystnych zmian jakie nastąpiły w ostatnich latach, trzeba zauważyć, że wiele problemów pacjentów z inkontynencją, którzy są jednocześnie obywatelami Unii Europejskiej, płacą składki zdrowotne i mają prawo do leczenia wszystkimi terapiami, którymi dysponuje współczesna medycyna, nie zostało nadal rozwiązanych.
Raport „Pacjent z NTM w systemie opieki zdrowotnej” poza wnioskami zawiera również rekomendacje w zakresie omawianych zagadnień. Pełna wersja raportu dostępna jest tutaj.
Więcej informacji:
Anna Sarbak – Prezes Stowarzyszenia Osób z NTM „UroConti”
tel. 884 997 931, e-mail: zg@uroconti.pl




